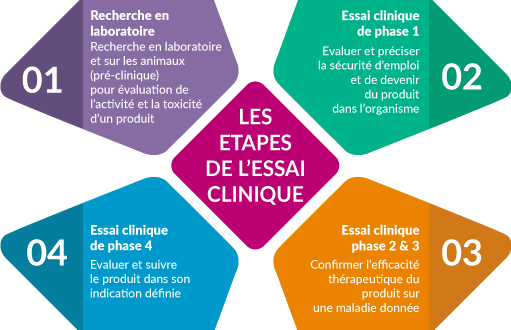
La recherche clinique représente une expérimentation sur les sujets humains. Elle soulève donc des questions éthiques distinctes de celles qui régissent la médecine clinique.
Par; Mounia BOULMERKA [Docteur en pharmacie]
Ce type de recherches ayant pour objectif de faire évoluer les soins et de mettre au point de nouvelles alternatives thérapeutiques comporte également des risques associés aux interventions nécessaires pour recueillir les données.
Des cas d’abus ont été enregistrés notamment dans le cadre de recherches menées sur les prisonniers par les médecins nazis au cours de la seconde guerre mondiale. Les scientifiques utilisaient les prisonniers des camps de concentration comme sujets pour divers tests.
Après la Seconde Guerre mondiale, une prise de conscience internationale s’opère en matière d’éthique des expérimentations humaines pour la protection des individus. En 1947, le Tribunal international de Nuremberg a défini un code fait de dix règles, et universellement connu sous le nom de « Code de Nuremberg ». Suivent, en 1948, la Déclaration universelle des droits de l’homme à laquelle sont attachés les principes de liberté, sécurité, égalité et dignité humaine, puis en 1949, le Code international d’éthique médicale, et en 1964, la Déclaration d’Helsinki.
Les lignes directrices et la réglementation en matière d’éthique développées reflètent un ensemble de principes éthiques directeurs fondamentaux.
Respect des personnes :
Les personnes se prêtant aux essais cliniques doivent être respectées, elles doivent donner leur consentement éclairé avant toute intervention. Leur participation doit être tout à fait volontaire. Le devoir d’information du patient est une obligation légale et déontologique qui s’impose au médecin. Le patient reçoit une note d’information explicative de tous les aspects de la recherche, écrite avec un langage compréhensible par ce dernier. Après avoir eu un temps de réflexion et l’opportunité de poser des questions, le patient donne son consentement par écrit en signant le formulaire.
Bienfaisance :
Le principe de bienfaisance décrit l’exigence de protéger, autant que possible, le bien-être des sujets de la recherche. Avant la mise en place d’un projet de recherche clinique, une analyse de la balance bénéfices-risques doit être effectuée. Le patient est informé des bénéfices attendus et de tout risque éventuel. Les interventions thérapeutiques doivent être cohérentes avec des soins médicaux efficaces et les risques associés doivent être justifiés par les bienfaits directs éventuels pour le sujet de recherche.
Justice :
Le principe de justice signifie que tous les groupes de sujets qui pourraient bénéficier de la recherche devraient avoir le droit d’y participer, de sorte que les résultats soient applicables à tous ceux qui pourraient en bénéficier. Il s’applique aussi à la recherche dans les pays en voie de développement. Les études doivent évaluer des traitements qui seront offerts dans ces mêmes endroits après la fin de l’étude.
Pour assurer le respect des principes de l’éthique et de la protection des patients, des comités d’éthiques évaluent les études cliniques tout au long de leur déroulement.
 Santé News Tout sur la santé en Algérie et ailleurs
Santé News Tout sur la santé en Algérie et ailleurs